Mục lục
- 1. 1. Tổn thương gan do Covid-19 ở nhóm dân số đặc biệt
- 2. 2. Bệnh nhân viêm gan B mãn tính đồng nhiễm với vi rút gây hội chứng hô hấp cấp tính (SARS) nặng có nhiều khả năng bị viêm gan nặng
- 3. 3. Bệnh nhân có NAFLD từ trước bị nhiễm SARS-CoV-2 có khả năng bị bất thường chức năng gan cao hơn
- 4. 4. Những người ghép gan cũng là một nhóm dân số đặc biệt bị ảnh hưởng bởi sự lây lan toàn cầu của COVID-19
- 5. Đánh giá
Bài viết bởi Thạc sĩ, Bác sĩ Mai Viễn Phương - Trưởng đơn nguyên Nội soi tiêu hóa - Khoa Khám bệnh & Nội khoa - Bệnh viện Đa khoa Quốc tế Vinmec Central Park
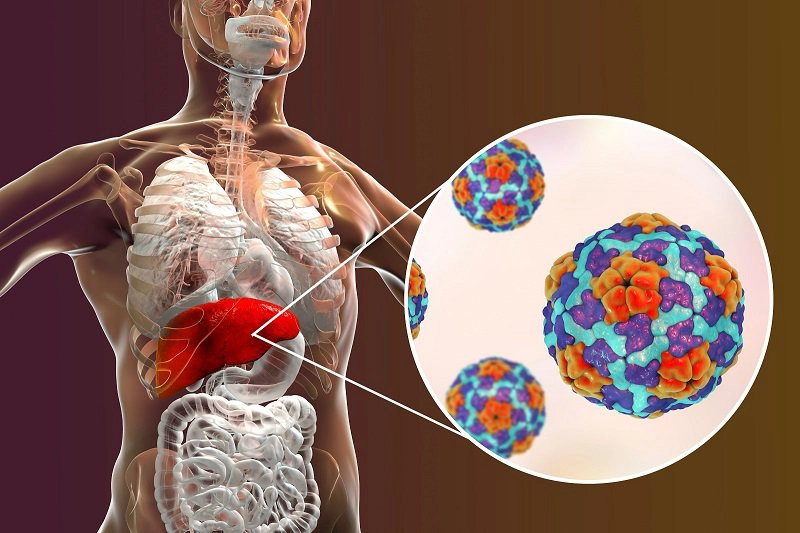
Nhiều nghiên cứu đã chỉ ra rằng tổn thương gan thường gặp ở những bệnh nhân mắc bệnh do coronavirus 2019 (COVID-19) và có thể làm trầm trọng thêm mức độ nghiêm trọng của bệnh. Tuy nhiên, nguyên nhân chính xác và cơ chế cụ thể của tổn thương gan liên quan đến COVID cần được làm sáng tỏ thêm.
1. Tổn thương gan do Covid-19 ở nhóm dân số đặc biệt
Tính đến nay, có khoảng 400 triệu bệnh nhân CLD ở Trung Quốc, bao gồm những người bị viêm gan virus mãn tính, gan nhiễm mỡ, bệnh gan do rượu, xơ gan hoặc các bệnh gan khác. Do đó, ở những bệnh nhân nhiễm SARS-CoV-2, không thể không kể đến ảnh hưởng của bệnh gan từ trước đến tình trạng tổn thương gan. Các nghiên cứu trước đây đã chỉ ra rằng những bệnh nhân xơ gan có khả năng miễn dịch tương đối thấp hơn dễ bị mất bù ở gan hoặc suy gan mãn tính cấp tính sau khi nhiễm vi rút cúm. Đáng chú ý, các kết quả tương tự cũng được báo cáo trong một nghiên cứu thuần tập quốc tế lớn, đa trung tâm; xơ gan ở bệnh nhân COVID-19 có liên quan chặt chẽ với một mô hình kém cho điểm bệnh gan giai đoạn cuối và các biến cố mất bù. Các tác giả chỉ ra rằng tỷ lệ tử vong có tương quan chặt chẽ với tình trạng mất bù của gan sau nhiễm SARS-CoV-2; 63,2% bệnh nhân có biến cố mất bù mới tử vong, trong khi tỷ lệ tử vong ở những người không có biến cố mất bù mới là 26,2%.
Theo một nghiên cứu của Sarin và cộng sự, mất bù 1/5 xơ gan được quan sát thấy, trong đó 57% bệnh nhân có tiến triển tổn thương gan và tỷ lệ tử vong là 43%. Đáng chú ý, ở những bệnh nhân xơ gan, tỷ lệ tử vong do COVID-19 cao hơn đáng kể so với những bệnh nhân nhập viện do nhiễm vi khuẩn. Tuy nhiên, trong một nghiên cứu được đăng ký đồng thời được thực hiện tại Hoa Kỳ, Bajaj và cộng sự xác định rằng tỷ lệ tử vong ở bệnh nhân xơ gan + COVID-19 tương tự như ở bệnh nhân xơ gan đơn thuần (30% so với 20%. , P = 0,16), nhưng cao hơn so với ở bệnh nhân chỉ dùng COVID-19 (30% so với 13%, P= 0,03) sau khi đối sánh tuổi / giới tính.
Trong nghiên cứu này, Charlson Comorbidity Index, một điểm số tiên lượng bệnh đi kèm được xác định là biến số độc lập duy nhất dự đoán tỷ lệ tử vong trong toàn bộ đoàn hệ phù hợp [tỷ lệ chênh lệch 1,23, khoảng tin cậy 95% (CI): 1,11-1,37; P <0,001]. Do đó, liệu tỷ lệ tử vong ở bệnh nhân xơ gan nhiễm SARS-CoV-2 có cao hơn ở những bệnh nhân bị nhiễm vi rút hoặc vi khuẩn khác hay không vẫn chưa được xác định.
2. Bệnh nhân viêm gan B mãn tính đồng nhiễm với vi rút gây hội chứng hô hấp cấp tính (SARS) nặng có nhiều khả năng bị viêm gan nặng
Dựa trên các nghiên cứu trước đây, bệnh nhân viêm gan B mãn tính đồng nhiễm với vi rút gây hội chứng hô hấp cấp tính (SARS) nặng có nhiều khả năng bị viêm gan nặng. Một lý do có thể là do vi rút SARS kích hoạt sự tái hoạt và nhân lên ồ ạt của HBV và những bệnh nhân viêm gan B mãn tính đồng nhiễm với virus SARS có thể cần một thời gian dài hơn để loại bỏ hoàn toàn virus SARS khỏi cơ thể của họ. Rất gần đây, một quan sát từ Trung Quốc tiết lộ rằng hai bệnh nhân nhiễm HBV có độ thanh thải SARS-CoV-2 chậm hơn (chênh lệch trung bình 10,6 ngày; KTC 95%: 6,2-15,1 ngày).
Cơ chế có thể liên quan đến sự rối loạn chức năng của tế bào T ở bệnh nhân nhiễm HBV, khiến phản ứng miễn dịch của cơ thể đối với các loại virus khác suy yếu, nhưng liệu có mối liên hệ chính xác giữa hai loại virus này hay không vẫn còn được làm sáng tỏ. Tuy nhiên, Chen và cộng sự đã xem xét các đặc điểm lâm sàng của bệnh nhân đồng nhiễm SARS-CoV-2 / HBV và không tìm thấy sự khác biệt đáng kể về chỉ số chức năng gan giữa 20 bệnh nhân nhiễm HBV (6,1%) và 306 bệnh nhân không nhiễm HBV (93,9%). Hơn nữa, không có bằng chứng cho thấy đồng nhiễm SARS-CoV-2 / HBV sẽ làm giảm tỷ lệ xuất viện và kéo dài thời gian nằm viện.
Một hiện tượng tương tự cũng được quan sát thấy trong một nghiên cứu khác cho thấy rằng những bệnh nhân có COVID-19 đồng nhiễm viêm gan B không có liên quan đáng kể đến kết quả xấu hơn so với những người không bị viêm gan B.
3. Bệnh nhân có NAFLD từ trước bị nhiễm SARS-CoV-2 có khả năng bị bất thường chức năng gan cao hơn
Bệnh nhân bị bệnh gan nhiễm mỡ không do rượu (NAFLD) trước đây đã được báo cáo là dễ bị tổn thương gan hơn khi nhiễm SARS-CoV-2. Nhiều người trong số này là trường hợp tổn thương gan nhẹ đến trung bình và bệnh nặng rất hiếm. Ji và cộng sự cho thấy rằng những bệnh nhân có NAFLD từ trước bị nhiễm SARS-CoV-2 có khả năng bị bất thường chức năng gan cao hơn trong thời gian nhập viện, nguy cơ tiến triển của bệnh cao hơn và thời gian phát tán của vi rút lâu hơn so với những người không có NAFLD.
Trong nghiên cứu này, mô hình tổn thương gan chủ yếu là do tế bào gan chứ không phải do ứ mật, điều này trái ngược với phát hiện hiện có rằng SARS-CoV-2 có ái lực cao với thụ thể ACE2 được biểu hiện cao trong các tế bào đường mật. Các bệnh chuyển hóa, chẳng hạn như béo phì, tăng huyết áp, tiểu đường và bệnh tim mạch thường gặp ở bệnh nhân NAFLD. Các nghiên cứu đã chỉ ra rằng các yếu tố nguy cơ chuyển hóa cùng tồn tại ở bệnh nhân NAFLD là các yếu tố nguy cơ độc lập đối với bệnh COVID-19 nặng và nguy cơ mức độ nghiêm trọng tăng lên theo số lượng các yếu tố nguy cơ chuyển hóa hiện có.
Để xác minh thêm liệu bản thân NAFLD có ảnh hưởng đến chức năng gan ở bệnh nhân COVID-19 hay không, Hashemi và cộng sự đã điều chỉnh các yếu tố gây nhiễu tiềm ẩn (tuổi, giới tính, tăng huyết áp, tiểu đường, béo phì, tăng lipid máu, bệnh tim và rối loạn phổi) và xác định NAFLD vẫn có liên quan độc lập với nhập viện ICU (49,3% so với 35,0%, P = 0,028) và thở máy (47,8% so với 30,3%, P = 0,0055), nhưng không liên quan đến tử vong.
Bệnh nhân NAFLD bị nhiễm SARS-CoV-2 có tỷ lệ tăng transaminase cao hơn khi nhập viện. Thật trùng hợp, một nghiên cứu rất gần đây tiết lộ một kết quả tương tự rằng NAFLD là một yếu tố dự báo độc lập về tổn thương gan trong COVID-19, nhưng không phải là yếu tố dự báo tử vong và mức độ nghiêm trọng của bệnh (biểu hiện hoặc tiến triển). Tuy nhiên, cuộc tranh luận liên quan đến việc NAFLD có làm tăng nguy cơ tử vong ở bệnh nhân COVID-19 hay không vẫn tiếp tục.
4. Những người ghép gan cũng là một nhóm dân số đặc biệt bị ảnh hưởng bởi sự lây lan toàn cầu của COVID-19
Điều trị ức chế miễn dịch kéo dài có thể làm tăng nguy cơ nhiễm virus đường hô hấp, đặc biệt ở những bệnh nhân bị mất bù cơ quan trước phẫu thuật và bệnh mãn tính. Một nghiên cứu thuần tập tiền cứu trên 111 trường hợp cho thấy rằng bệnh nhân ghép gan có nguy cơ mắc SARS-CoV-2 tăng lên do ức chế miễn dịch mãn tính, nhưng tỷ lệ tử vong thấp hơn so với tỷ lệ tử vong trong dân số chung. Mycophenolate - một loại thuốc ức chế miễn dịch ban đầu, được xác định là một yếu tố dự báo độc lập của COVID-19 nghiêm trọng, nhưng không có sự suy giảm nào như vậy được quan sát thấy với các chất ức chế calcineurin hoặc everolimus.
Trong một loạt trường hợp ở Brazil, tác dụng tiêu cực của COVID-19 trên ghép gan đã được báo cáo, đặc biệt là ở những bệnh nhân cao tuổi có bệnh kèm theo. Một trường hợp là một bệnh nhân 69 tuổi bị bệnh tim mạch nặng, có biểu hiện suy sụp nhanh chóng sau khi được chẩn đoán mắc COVID-19 và một trường hợp khác là bệnh nhân NAFLD biến chứng suy thận, người cuối cùng tử vong do nhiễm vi khuẩn thứ phát. Tuy nhiên, các ý kiến khác nhau đã được chuyển tiếp trong các nghiên cứu khác. Một nghiên cứu quan sát quốc tế lớn được thực hiện bởi Webb và cộng sự chỉ ra rằng ghép gan không làm tăng đáng kể tỷ lệ nhập viện ICU và nguy cơ tử vong. Tương tự, D'Antiga và cộng sự cũng cho thấy rằng những bệnh nhân có COVID-19 được ghép gan không bị tăng nguy cơ mắc bệnh phổi nặng, mặc dù tình trạng suy giảm miễn dịch của họ. Hơn nữa, ba trường hợp tử vong liên quan đến COVID-19 được quan sát tại một trung tâm cấy ghép ở Ý là những bệnh nhân đang điều trị lâu dài với chế độ ức chế miễn dịch tối thiểu, chứ không phải những bệnh nhân bị ức chế miễn dịch hoàn toàn mới được cấy ghép.
Tài liệu tham khảo
Cai Y, Ye LP, Song YQ, Mao XL, Wang L, Jiang YZ, Que WT, Li SW. Liver injury in COVID-19: Detection, pathogenesis, and treatment. World J Gastroenterol 2021; 27(22): 3022-3036 [DOI: 10.3748/wjg.v27.i22.3022]
- Bản sao song sinh số y tế AI mở ra triển vọng điều trị COVID-19
- Tin Covid ngày 15/6: Bệnh nhân 90 tuổi mắc Covid-19 xuất viện sau 40 ngày diễn tiến nặng
- Covid- 19: Những điều bệnh nhân ung thư cần biết