Mục lục
Bài viết được tham vấn chuyên môn cùng Thạc sĩ, Bác sĩ Đỗ Xuân Chiến - Trưởng khoa Khám bệnh & Nội khoa - Bệnh viện Đa khoa Quốc tế Vinmec Hạ Long.
Mục tiêu đường huyết lúc đói nằm trong khoảng 3,9 đến 6,7 mmol/l và nồng độ 2h sau bữa ăn phải < 7,8 mmol/l. Đối với người cao tuổi, mục tiêu đường huyết là 5,6 đến 8,3 mmol/l lúc đói và < 11,1 mmol/l sau bữa ăn. Đối với phụ nữ có thai, mục tiêu đường huyết là < 5,3 mmol/l trước bữa ăn và < 6,7 mmol/l sau bữa ăn.
1. Sử dụng insulin an toàn
1.1. Sử dụng insulin
Insulin thường (regular insulin) không đậm đặc là loại insulin duy nhất có thể dùng để tiêm truyền tĩnh mạch trong các trường hợp cấp cứu. Không dùng các loại insulin khác để tiêm tĩnh mạch vì có thể gây phản ứng quá mẫn nguy hiểm đến tính mạng.
Khi cần pha trộn 2 loại insulin với nhau, nên rút insulin thường vào ống tiêm trước.
Khi dùng tiêm truyền tĩnh mạch, chỉ nên pha trộn insulin thường với dung dịch muối đẳng trương, để đạt được nồng độ 1 đơn vị insulin /ml. Tiêm tĩnh mạch chậm mỗi 50 đơn vị trong thời gian tối thiểu là 1 phút.
Cần xoay vòng các vị trí tiêm dưới da để tránh loạn dưỡng mỡ (lipodystrophy).
Nên tiêm các hỗn hợp insulin thường và insulin NPH, hoặc insulin thường và insulin chậm chỉ trong vòng 5 đến 15 phút sau khi pha trộn.
1.2 Kỹ thuật tiêm
Lọ insulin và bơm tiêm insulin: Nếu chế phẩm insulin ở dạng hỗn dịch (đục như sữa), cần lắc nhẹ khoảng 10 lần để đưa thuốc trở về dạng hỗn dịch sau khi bị lắng. Với loại insulin tác dụng nhanh, có thể không cần lắc do chế phẩm đã ở dạng dung dịch trong suốt. Khử trùng nắp lọ insulin với bông gòn đã nhúng trong dung dịch diệt khuẩn. Trước khi rút insulin, hút không khí vào trong bơm kim tiêm một thể tích khí bằng với liều insulin cần lấy. Bơm không khí đã hút vào lọ insulin. Lấy insulin nhẹ nhàng, tránh làm xoáy dung dịch trong lọ. Loại bỏ bọt khí.
Bút tiêm insulin: Với insulin dạng hỗn dịch thì cần lắc nhẹ khoảng 10 lần bút tiêm để làm đều hỗn dịch insulin tác dụng chậm. Lắp mũi tiêm vào bút tiêm. Vặn bút tiêm ở mức 2 đơn vị. Trước tiên phải bơm hết 2 đơn vị này để loại bọt khí trong ống tiêm đến khi nhìn thấy có giọt nước ở đầu bút tiêm là được. Nếu không, làm lại một lần nữa, cho đến khi thấy giọt nước ở đầu mũi tiêm. Chọn mức liều insulin tương ứng và tiêm.
1.3 Chọn vị trí tiêm
Vị trí hấp thu nhanh nhất là bụng, tiếp đó là cánh tay. Tuy nhiên mông cũng là một vị trí có thể tiêm được nhưng cho đến nay vẫn chưa có nghiên cứu nào về thời gian hấp thu thuốc ở vùng mông. Sự khác biệt về thời gian hấp thu này được áp dụng để kéo dài hoặc rút ngắn thời gian tác dụng của insulin.
Chú ý phải sử dụng bông gòn tẩm cồn để sát khuẩn da trước khi tiêm.
Thay đổi theo vòng quanh các vị trí tiêm (có thể giữ cùng một vị trí tiêm vào một giờ tiêm nhất định) hoặc quay vòng trên cùng một vị trí tiêm, tiêm ở các vị trí cách nhau khoảng 2 đến 3 cm.
Có thể rút ngắn thời gian tác dụng của insulin nhanh bằng cách tiêm ở vị trí bụng hoặc kéo dài thời gian tác dụng bằng cách tiêm vào đùi. Tiêm ở cánh tay cho thời gian tác dụng trung bình
Tiêm một góc 90° hoặc 45°, có thể tiêm tại trạng thái bình thường hoặc kéo nhẹ da ở vùng tiêm.
Đợi 10 giây trước khi rút mũi tiêm để insulin có thể khuếch tán.
Nên rút nhanh kim tiêm để tránh làm cho insulin thoát ra ở vị trí tiêm.
Mục tiêu đường huyết lúc đói nằm trong khoảng 3,9 đến 6,7 mmol/l và nồng độ 2h sau bữa ăn phải < 7,8 mmol/l. Đối với người cao tuổi, mục tiêu đường huyết là 5,6 đến 8,3 mmol/l lúc đói và < 11,1 mmol/l sau bữa ăn. Đối với phụ nữ có thai, mục tiêu đường huyết là < 5,3 mmol/l trước bữa ăn và < 6,7 mmol/l sau bữa ăn. Theo dõi 3 tháng một lần HbA1c. Chỉ số này phản ánh giá trị trung bình của nồng độ đường huyết trong vòng 3 tháng. Mục tiêu < 6,5 % đến 7 % trong trường hợp đã kiểm soát tốt đái tháo đường.
1.4 Hiệu chỉnh liều insulin
Xem lại quá trình điều trị bằng cách hiệu chỉnh liều insulin dựa trên kết quả đường huyết sau khi đã điều trị bằng insulin trong những ngày trước đó.
Dự đoán các tình huống ảnh hưởng tới đường huyết: hiệu chỉnh liều dựa trên việc dự đoán trước các hoạt động thể lực bất thường hoặc bữa ăn kế tiếp.
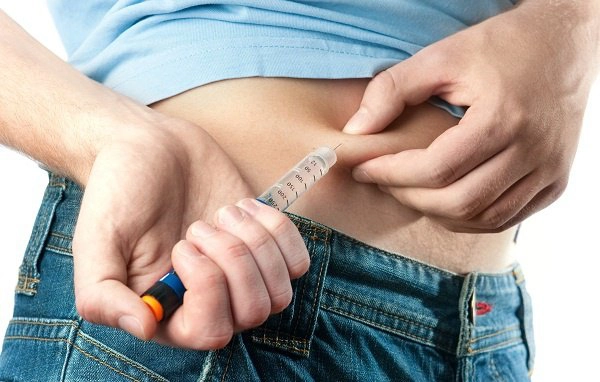
2. Một số lưu ý khác khi sử dụng insulin cho người bệnh tiểu đường
Người bệnh đái tháo đường khi phải tiêm insulin thường băn khoăn làm thế nào để có thể sử dụng thuốc đạt hiệu quả cao nhất. Vì vậy việc biết cách sử dụng insulin một cách khoa học, đúng cách, giúp hấp thu thuốc tốt là hết sức quan trọng trong điều trị bệnh đái tháo đường.
Tiêm bắp giúp insulin được hấp thu và có tác dụng nhanh hơn. Tuy nhiên tiêm bắp không phải là đường dùng phổ biến và nó có những nguy cơ riêng. Không nên tiêm bắp vào những vùng có lớp mỡ dày, để tiêm bắp cần sử dụng loại kim dài hơn để kim có thể đi tới bắp thịt. Những người gầy có thể dùng loại kim tiêm dưới da thông thường để tiêm bắp được.
Tập thể dục có vận động các cơ vùng tiêm insulin sẽ làm tăng hấp thu insulin. Ví dụ nếu sau khi tiêm insulin ở đùi mà bạn chạy thì sẽ làm hấp thu insulin nhanh hơn. Mát-xa vùng tiêm cũng có tác dụng tương tự.

Nhiễm toan ceton có xu hướng làm tăng hấp thu insulin dẫn đến insulin có tác dụng nhanh hơn, điều này có lợi cho bệnh nhân vì họ cần giảm đường huyết càng nhanh càng tốt.
Tốc độ hấp thu insulin không giống nhau giữa mọi người. Ví dụ khi tiêm insulin bán chậm (lente, NPH), thuốc có tác dụng trong 16 - 20 giờ, nhưng ở một số người thì lại chỉ là 8 - 10giờ. So sánh giữa các ngày khác nhau, ngay với cùng một người được tiêm cùng loại insulin, cùng liều insulin ở cùng một vị trí thì thời gian tác dụng có thể bị thay đổi tới 50%, còn thời gian đạt tác dụng đỉnh có thể bị thay đổi tới 25 - 50%.
Với liều tiêm nhỏ 5 - 10 đơn vị thì không có sự khác biệt nhưng với các liều cao hơn thì có, ví dụ tiêm 20 đơn vị thì insulin sẽ được hấp thu chậm hơn so với tiêm 10 đơn vị. Tuy nhiên sự khác biệt rõ nhất khi tiêm liều cao từ 100 đơn vị insulin trở lên. Tương tự, tiêm các loại insulin nồng độ cao (U 100 hoặc U 500) sẽ khiến thuốc được hấp thu chậm hơn so với loại insulin nồng độ thấp hơn (U 40).
Tốt nhất là tiêm insulin trước bữa ăn. Tùy loại insulin mà thời gian từ khi tiêm đến khi phải ăn là khác nhau. Ví dụ với insulin thường (regular) là 20 - 30 phút, insulin mixtard cũng là 30 phút, insulin bán chậm (lente, NPH, insulatard...) là 60 phút. Nếu người bệnh ăn muộn hơn thì người bệnh có nguy cơ rất cao bị hạ đường huyết.
Sẽ có một phần insulin bị mất tác dụng do một phần insulin tiêm vào bị giáng hóa (phá hủy) bởi các enzym có mặt ở mô dưới da. Ở đa số các bệnh nhân lượng insulin này chỉ là rất nhỏ và không ảnh hưởng đến tác dụng chung và không cần phải tăng liều. Tuy nhiên ở một số rất ít bệnh nhân, sự giáng hóa insulin ở mô dưới da là rất lớn, vì vậy để đạt được mục tiêu kiểm soát đường huyết thì họ phải tiêm insulin với liều rất lớn, có thể tới trên 200 đơn vị. Hiện tượng này không xảy ra nếu tiêm insulin qua đường tĩnh mạch. Có thể khắc phục bằng cách tiêm insulin cùng với chất ức chế enzym có tên là trasylol nhưng thuốc này rất đắt, vì vậy cách đơn giản và có hiệu quả nhất là tiêm thêm insulin.
Lăn lọ thuốc (hoặc bút tiêm) có tác dụng làm ấm và trộn đều insulin. Chỉ khuyến cáo lăn lọ insulin bán chậm (lente, NPH hoặc latard) hoặc insulin mixtard còn với insulin thường (regular) thì không cần. Không nên lắc mạnh lọ insulin vì dễ tạo ra các bọt khí và khi rút insulin vào bơm tiêm thì khí có thể lọt vào bơm tiêm.
Một số bệnh nhân đái tháo đường có thể tự điều chỉnh liều các mũi tiêm insulin (tăng hoặc giảm) tùy theo lượng thức ăn từng bữa. Lưu ý là những người không có kiến thức tốt hoặc không được thầy thuốc chuyên khoa hướng dẫn thì không nên áp dụng phương thức này để tránh nguy cơ bị hạ đường máu.
- Các loại insulin điều trị đái tháo đường và cách dùng
- Insulin siêu chậm là gì?
- Hướng dẫn sử dụng bút tiêm insulin