Mục lục
Bài viết của Bác sĩ Mai Viễn Phương - Khoa Khám bệnh & Nội khoa - Bệnh viện Đa khoa Quốc tế Vinmec Central Park
Bệnh mảnh ghép - vật chủ ở những người ghép thận là cực kỳ hiếm. Cơ chế bệnh sinh của bệnh mảnh ghép - vật chủ vẫn chưa được hiểu đầy đủ, nhưng nó có thể được kích hoạt bởi sự phá hủy các mô vật chủ thông qua 1 số cơ chế khác nhau liên quan đến các tế bào T độc tế bào hiến tặng.
1. Tổng quan
Ghép thận được coi là phương pháp điều trị tiêu chuẩn vàng ở những bệnh nhân bị bệnh thận giai đoạn cuối. Phương pháp này giúp cải thiện đáng kể chất lượng và thời gian sống của bệnh nhân so với lọc máu. Mặc dù đã đạt được nhiều tiến bộ trong những năm qua nhưng việc quản lý bệnh nhân trong quá trình theo dõi sau ghép tạng vẫn còn nhiều vấn đề lâm sàng khó khăn. Thành công của ca ghép thận liên quan đến việc ngăn ngừa thải ghép cấp tính. Liệu pháp ức chế miễn dịch được đánh giá là có khả năng cải thiện đáng kể kết quả, giảm tỷ lệ đào thải sau ghép thận.
Tuy nhiên, ức chế miễn dịch mãn tính có thể làm tăng nguy cơ mắc nhiều bệnh dịch khác nhau, bao gồm bệnh thận toàn thân mãn tính, nhiễm trùng và ung thư sau cấy ghép. Ngoài ra, những người ghép thận có nhiều nguy cơ bị biến chứng tiêu hóa bằng khí, đây là nguyên nhân chính gây ra bệnh tật và tử vong sau khi ghép.
2. Các biến chứng đường tiêu hóa ở người được ghép thận
Các biến chứng đường tiêu hóa ở người được ghép thận có thể là hậu quả của các bệnh nhiễm trùng điển hình, chẳng hạn như nhiễm cytomegalovirus (CMV) và tổn thương qua trung gian ức chế miễn dịch đối với niêm mạc đường tiêu hóa.
Bệnh viêm ruột sau cấy ghép (IBD) có thể phát sinh do phản ứng miễn dịch không thích hợp với các kháng nguyên đường ruột. Liệu pháp ức chế miễn dịch, về mặt lý thuyết có thể chống lại quá trình viêm này. Tuy nhiên, nó lại có thể cho phép rối loạn điều hòa hệ thống miễn dịch đường ruột, cuối cùng dẫn đến sự phát triển của IBD sau cấy ghép. Những người ghép thận có thể phát triển một dạng IBD mới khởi phát mặc dù đã bị ức chế miễn dịch.
3. Các bệnh viêm đường tiêu hóa ở bệnh nhân được cấy ghép
Các bệnh viêm đường tiêu hóa ở bệnh nhân được cấy ghép hầu hết là viêm đại tràng và được đặc trưng bởi các triệu chứng giống nhau nhưng đặc điểm sinh lý bệnh khác nhau. Một loạt các tình trạng lâm sàng đã được mô tả, bao gồm những điều sau:
Bảng 1: Đặc điểm lâm sàng và mô học của các bệnh viêm ruột trong ghép thận.
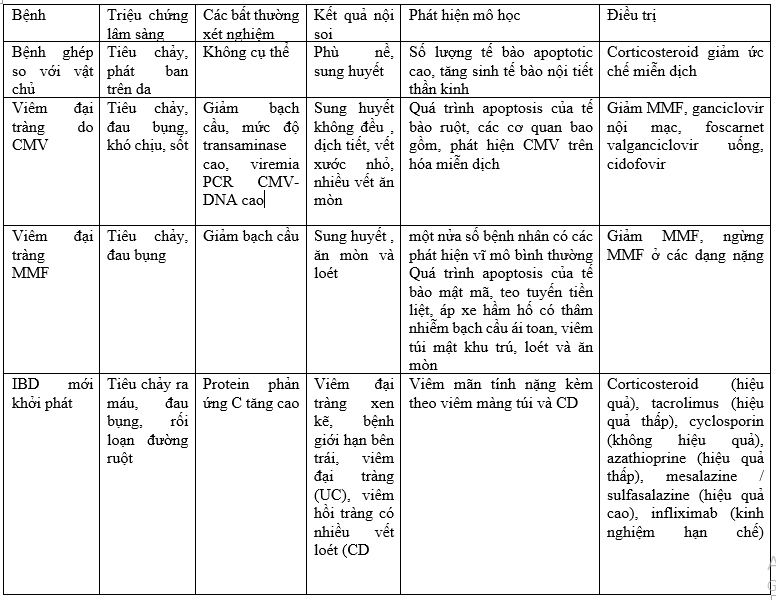
CMV: Cytomegalovirus; PCR: Phản ứng chuỗi polymerase; DNA: Axit deoxyribonucleic; MMF: Mycophenolate mofetil; IBD: Bệnh viêm ruột; UC: Viêm loét đại tràng; CD: Bệnh Crohn.
Một số nghiên cứu báo cáo rằng tỷ lệ IBD trong ghép tạng đặc cao hơn xấp xỉ 10 lần so với tỷ lệ quan sát được trong dân số nói chung, đặc biệt là ở những người ghép gan, sự xuất hiện của IBD trong ghép thận hiếm khi được báo cáo. Mục đích của tổng quan này là để đánh giá tiền sử tự nhiên của bệnh viêm đường tiêu hóa ở những người ghép thận, đặc biệt nhấn mạnh vào tỷ lệ mắc bệnh, đặc điểm lâm sàng và tiềm năng điều trị hiệu quả. Hơn nữa, một tổng quan ngắn gọn về kết quả của việc ghép thận ở những bệnh nhân mắc bệnh viêm ruột trước đó cũng được báo cáo.
4. Đặc điểm lâm sàng bệnh mảnh ghép – vật chủ đường tiêu hoá sau ghép thận
Thuật ngữ GVHD (graft-versus-host disease) dùng để chỉ 1 hội chứng lâm sàng xảy ra ở những bệnh nhân được cấy ghép có tổn thương các cơ quan đích như da, gan, đường tiêu hóa và hiếm hơn là các cơ quan khác. Nó phổ biến hơn trong cấy ghép tủy xương và hiếm khi xảy ra ở những người nhận ghép tạng đặc. Tỷ lệ mắc bệnh cao hơn ở những người ghép ruột non (5%), trong khi ở những người ghép gan, nó xảy ra từ 1 đến 11 tuần sau khi cấy ghép, với tần suất dao động từ 0,1% đến 1% và tỷ lệ tử vong vượt quá 75%.
Bệnh mảnh ghép - vật chủ ở những người ghép thận là cực kỳ hiếm, chỉ có 6 trường hợp được báo cáo trong 1 đánh giá gần đây của Guo và cộng sự. Biểu hiện lâm sàng bao gồm tiêu chảy (trong trường hợp liên quan đến đường tiêu hóa), phát ban trên da (trong trường hợp liên quan đến da) và suy giảm chức năng thận. Tiên lượng của GVHD sau khi ghép thận thường tốt hơn so với GVHD sau khi ghép tạng đặc khác, có thể là do ít tế bào lympho có nguồn gốc từ người hiến trong ghép thận hơn so với ghép tạng đặc khác. Chỉ 2 trong số 6 bệnh nhân đã chết vì GVHD trong thiết lập ghép thận.
4.1 Cơ chế bệnh sinh của bệnh mảnh ghép - vật chủ
Cơ chế bệnh sinh của bệnh mảnh ghép - vật chủ vẫn chưa được hiểu đầy đủ, nhưng nó có thể được kích hoạt bởi sự phá hủy các mô vật chủ thông qua 1 số cơ chế khác nhau liên quan đến các tế bào T độc tế bào hiến tặng, các tế bào tiêu diệt tự nhiên, phản ứng chéo giữa các kháng nguyên trên vi khuẩn đường ruột và giải phóng các tác nhân gây độc tế bào sau sự tương tác giữa vật chủ và tế bào cho.
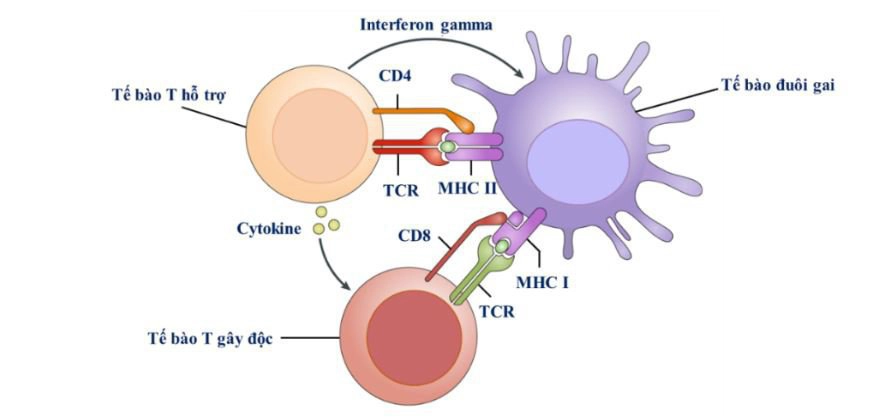
Koyama và cộng sự cho rằng, bệnh mảnh ghép - vật chủ được bắt đầu bởi sự tương tác giữa các tế bào trình diện kháng nguyên của người nhận và các tế bào T của người cho. Sau khi cấy ghép, các tế bào trình diện kháng nguyên này được sửa đổi bởi các tín hiệu mô hình tế bào có nguồn gốc từ hệ vi sinh vật đường ruột. Tế bào đuôi gai ở đường tiêu hóa được kích hoạt trong niêm mạc đại tràng, dẫn đến sự phát triển của bệnh mảnh ghép - vật chủ.
4.2 Đặc điểm mô học bệnh mảnh ghép - vật chủ liên quan đến đường tiêu hóa
Bệnh mảnh ghép - vật chủ liên quan đến đường tiêu hóa được đặc trưng bởi apoptosis tế bào crypt. Đây là một đặc điểm mô học cũng được mô tả trong các rối loạn khác, liên quan đến rối loạn điều hòa miễn dịch và IBD, chẳng hạn như viêm đại tràng MMF. Tuy nhiên, số lượng tế bào apoptotic tuyệt đối có thể cao hơn đáng kể trong bệnh mảnh ghép - vật chủ so với viêm đại tràng MMF. Hơn nữa, trong số các đặc điểm khác đặc trưng cho mô học của GVHD có sự tăng sinh tế bào nội tiết thần kinh, đây có thể là một phản ứng bù đắp cho sự mất tế bào, thâm nhiễm viêm quanh bờ và mất tế bào crypt tế bào. Các đặc điểm mô học của viêm mãn tính tương tự như mô tả trong bệnh viêm ruột và viêm đại tràng MMF.
4.3 Điều trị bệnh mảnh ghép - vật chủ
Điều trị bệnh mảnh ghép - vật chủ bao gồm methylprednisolone và giảm ức chế miễn dịch với mục đích tiêu diệt các tế bào lympho có nguồn gốc từ người hiến đã hoạt hóa. Đồng thời xóa các tế bào lympho có nguồn gốc từ người hiến với hệ thống miễn dịch tự nhiên của vật chủ.
Tài liệu tham khảo
Gioco R, Corona D, Ekser B, Puzzo L, Inserra G, Pinto F, Schipa C, Privitera F, Veroux P, Veroux M. Gastrointestinal complications after kidney transplantation. World J Gastroenterol 2020; 26(38): 5797-5811 [PMID: 33132635 DOI: 10.3748/wjg.v26.i38.5797]
- Vì sao có hiện tượng thải ghép thận?
- Bệnh viêm ruột mới khởi phát ở bệnh nhân sau ghép thận
- Đào thải sau ghép thận: Những điều cần biết